Therapien
Therapien bei Pankreaserkrankungen
Konservative Therapiemaßnahmen bei Pankreaserkrankungen
Die Behandlung von Bauchspeicheldrüsenerkrankungen setzt zunächst eine exakte Diagnostik voraus. Nur wenn man weiß, um welche Krankheit es sich handelt und ein Tumor des Pankreas sicher ausgeschlossen ist, bzw. operativ nicht behandelt werden kann, kommen rein konservative Maßnahmen in Frage. Natürlich haben sie nach erfolgten Operationen einen hohen Stellenwert.
Die Ernährung der Pankreaskranken spielt eine große Rolle. Wichtig ist, dass man am Tag mehrere Mahlzeiten (mindestens 6) zu sich nimmt. Dabei ist es gleichgültig, welche Krankheit vorliegt, abgesehen von akuten Krankheitsschüben oder unmittelbar postoperativ, hier gelten besondere Grundsätze. Wichtig ist außerdem, dass dem Körper ausreichend Kalorien angeboten werden. Die häufig beobachtete Gewichtsabnahme ist nicht selten durch den Mangel an aufgenommener Nahrung zu erklären. Die Schwierigkeit liegt sehr häufig bei dem Fettverzehr. Fette sind die Hauptkalorienlieferanten. Pankreaskranke vertragen manche Nahrungsfette schlecht. Hier muss versucht werden, ein leicht verdauliches Fett zu finden. Beim Steigern der Fettmenge sollte man sehr behutsam vorgehen, mit kleinen Portionen beginnen und diese allmählich steigern. Als zusätzlicher Kalorieträger kann man mittelkettige Triglyeride (MCT-Fette) in Form von Margarine oder Speiseöl zu sich nehmen. Diese Stoffe haben den Vorteil, dass sie nicht erst durch Verdauungsenzyme aufgespaltet werden müssen. Grundsätzlich sollten Pankreaskranke eine Ernährungsberatung bekommen.
Exokriner Funktionsverlust der Bauchspeicheldrüse
Durch wiederholte Krankheitsschübe oder als Operationsfolge kann funktionsfähiges Pankreasgewebe so dezimiert sein, das die Enzymmenge, die für die Verdauung der Nahrung notwendig ist , nicht ausreicht. So verbleiben unverdaute Bestandteile des Essens im Darm. Das führt zu Blähungen und Durchfällen, die wiederum die Resorption ( Aufnahme aus dem Darm ) behindern. Durch den Ersatz des eigenen Bauchspeichels durch ein von Tieren gewonnenes, gereinigtes und bearbeitetes Enzympräparat kann man diesen Mangel beheben. Bei dieser Ersatzbehandlung sind einige Punkte zu beachten: Das Präparat muss während des Essens eingenommen werden, damit es sich mit der Nahrung mischen kann. Bei noch vollständig erhaltenem Magen muss oft die Magensäuremenge durch einen Säurehemmer vermindert werden. Die Magensäure wird normalerweise durch das Bikarbonat, das im Pankreas gebildet wird, neutralisiert. Fällt diese Neutralisation weg, bleibt der Speisebrei im Darm sauer. Unter diesen Bedingungen können aber die Enzyme der Bauchspeicheldrüse, auch die in Kapselform eingenommenen, nicht so gut wirken. Es sind nicht alle angebotenen Präparate gleichwertig. Die angegeben Menge der Enzyme wird teilweise erst zu spät oder zu früh freigesetzt, sodass sie am gewünschten Darmabschnitt nicht verfügbar ist. Bei fortbestehenden Durchfällen sollte deshalb der Wechsel des Medikamentes probiert werden. Die Dosis des Präparates sollte nicht zu niedrig gewählt werden, bei guter Resorption der Nahrung kann man dann später versuchen mit weniger auszukommen. Durch die unsichere Resorption von Fetten ist sehr oft auch die Aufnahme fettlöslicher Vitamine gestört, die, wie der Name schon sagt, zur Resorption Fette benötigen. Man kann die Spiegel dieser Vitamine (A,D,E,K ) im Blut bestimmen. Sind diese von den untersuchten Vitaminen nicht im Normbereich, dann sollten sie als Spritze in den Muskel injiziert werden. Die Einnahme in Tablettenform ist nur bei sicherer Resorption sinnvoll. Damit verhütet man Mangelzustände, aus denen später neue Krankheitsbilder entstehen können. Hier sind ganz besonders Knochenschäden wie Osteoporose und Osteomalazie zu nennen, aber auch Seh- und Hautveränderungen können auftreten.
Endokriner Funktionsverlust der Bauchspeicheldrüse
Durch Operation oder entzündlichen Funktionsverlust kann die Zahl der insulinbildenden Zellen so vermindert werden, dass ein Diabetes mellitus auftritt. In manchen Fällen entsteht dieser auch als frühes Zeichen eines Bauchspeicheldrüsenkrebses. Bei dem durch Verminderung der Insulinbildung verursachten Diabetes liegt ein echter Insulinmangel vor, so dass eine Tablettenbehandlung nur ganz kurzzeitig, meistens gar nicht wirksam ist. Empfehlenswert ist es für den Diabetiker grundsätzlich, mehrere kleine Mahlzeiten zu sich zu nehmen. Bei der Insulinbehandlung Pankreasoperierter ist das Fehlen der insulinbildenden Zellkomplexe deshalb so bedeutungsvoll, weil mit diesem Verlust auch das Gewebe fehlt, dass das Gegenhormon des Insulins das Glukagon bildet. Wenn diese Patienten Insulin spritzen und dann nicht zum Essen kommen, ist die Gefahr der Unterzuckerung größer, weil die Schutzmechanismen des Körpers, bei niedrigem Blutzucker Glukagon auszuschütten und damit den Blutzucker anzuheben nicht funktionieren können, weil es kein Glukagon mehr gibt. Deshalb werden Patienten nach Bauchspeicheldrüsenentfernung eher mit einem etwas höherem Blutzucker eingestellt, zumal bei Nachuntersuchungen praktisch keine Diabetesspätfolgen beobachtet werden.
Nachuntersuchungen und Patientenselbsthilfe
Grundsätzlich gibt es eine lange Liste möglicher Gründe für eine akute Pankreatitis. Allerdings sind in Mittel- und Westeuropa Gallensteine und der Alkoholexzess für etwa 80% der akuten Bauchspeicheldrüsenentzündungen verantwortlich. Alkohol und seine Abbauprodukte schädigen das Pankreasgewebe direkt. Wenn Gallensteine aus der Gallenblase in den Galleausführungsgang gelangen, können diese kurz vor der Einmündung in den Zwölffingerdarm den Bauchspeicheldrüsengang verstopfen, was dann eine akute Bauchspeicheldrüsenentzündung auslösen kann. Neben diesen häufigsten Gründen gibt es weitere seltene Ursachen, wie Infektionskrankheiten, verschiedene Medikamente, Fehlbildungen im Bereich der Pankreasgänge, Stoffwechselstörungen, Erbfaktoren usw. Schlussendlich gibt es auch einen kleinen Teil von Patienten, bei denen eine Ursache für eine Pankreasentzündung bis heute nicht ermittelt werden kann.
Chirurgische Therapieoptionen bei Pankreaserkrankungen
Operationen am Pankreas werden aus den verschiedensten Gründen ausgeführt. Für die Wahl der Methode sind die Krankheit des Patienten und die hierdurch verursachte Symptomatik ausschlaggebend. Der Operateur wird in der Regel vor dem Eingriff mit dem Kranken sprechen und seinen Plan erläutern. Gelegentlich ergibt sich aber während der Operation ein etwas anderes Bild als im Vorgespräch diskutiert, so dass dann etwas anders vorgegangen werden muss. So ist das maßgeschneiderte Vorgehen, für jeden Patienten individuell die richtige Lösung zu finden, möglich.
1. Drainageoperationen
Bei diesen Verfahren werden Abflussstörungen, die bei der Erkrankung aufgetreten sind, beseitigt. Am häufigsten werden Pseudozysten, die sich im Verlauf einer Pankreatitis bilden können, auf diese Weise operiert. Die Pseudozyste wird eröffnet und mit einer ausgeschaltete Dünndarmschlinge verbunden, so dass das gestaute Sekret abfließen kann.
Ist im Verlauf einer chronischen Pankreatitis der gesamte Pankreasgang erweitert, so wird gelegentlich die gesamte Bauchspeicheldrüse aufgeschnitten und die so geöffnete Drüse auf eine ausgeschaltete Dünndarmschlinge aufgenäht. Dies führt zu einer oft nur vorübergehenden Besserung des Abflusses des Pankreassekretes und damit zu einer Schmerzverringerung.
Wird der Zwölffingerdarm durch einen Pankreaskopftumor verschlossen, wird die aufgenommene Nahrung nicht mehr weitertransportiert. Kann dem Patienten der Tumor nicht mehr ganz entfernt werden, so bietet es sich an, ihm das Leben zu erleichtern und ihm wenigstens normales Essen zu ermöglichen. Bei dieser Operation wird der Magen mit einer oberen Dünndarmschlinge verbunden, sodass die Nahrungspassage wieder möglich wird, indem sie an dem verschlossenen Duodenum vorbeigeleitet wird. Dieses Verfahren heißt: Gastroenterostomie.
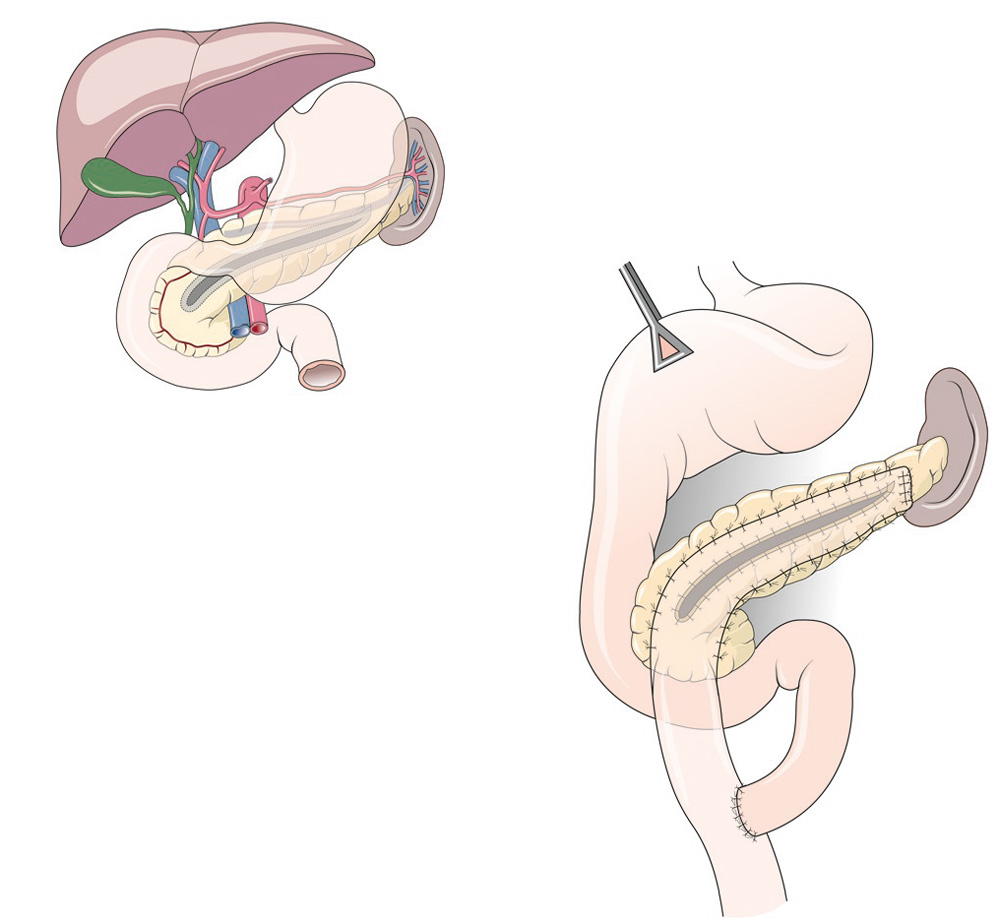
Die Drainage-Operation: Der Hauptgang der Bauchspeicheldrüse wird eröffnet und anschließend eine Dünndarmschlinge längs auf dem eröffneten Organ aufgenäht. Das Sekret kann nun ungehindert in den Darm abfließen. Die Entzündung der übrigen Bauchspeicheldrüse wird geringer.
Wird durch einen Pankreaskopftumor der Abfluss des Gallensekretes verhindert, entsteht eine Gelbsucht ein sog. Ikterus. Verdauungsstörungen und ein massiver Juckreiz treten dann oft auf. Durch die neue Verbindung des Gallenganges an eine Dünndarmschlinge kann dieses Problem gelöst werden. Dieses Verfahren wird biliodigestive Anastomose genannt.
2. Resezierende Operationen
Durch Tumoren oder Entzündungen der Bauchspeicheldrüse werden unterschiedliche Operationen notwendig. Hierbei ist sowohl das operative Vorgehen als auch die sinnvolle postoperative Nachsorge nicht einheitlich sondern immer individuell auf den Patienten zugeschnitten. In jedem Fall wird ein Teil der Bauchspeicheldrüse entfernt.
Grundsätzlich wird angestrebt, organsparend zu operieren, um möglichst viel funktionsfähiges Gewebe zu erhalten. Dabei muss bei Tumoren immer ein ausreichender Sicherheitsabstand im gesunden Gewebe eingehalten werden. Ob dieser ausreicht, wird durch den Pathologen, der das kranke Gewebe zur Untersuchung erhält, überprüft.
2.1 Pankreaslinksresektion
Dieses Verfahren wird bei Tumoren oder Entzündungen im Pankreasschwanz oder Teilen des Pankreaskörpers angewendet. Bei dieser Operation wird ein mehr oder weniger großer Teil des Pankreas entfernt. In der Regel wird der Pankreasgang an der Trennlinie verschlossen. In manchen Fällen wird eine Drainage des Ganges an eine ausgeschaltete Dünndarmschlinge vorgenommen. Es wird versucht, bei dieser Operation die Milz zu erhalten. Dies ist aber, weil die Blutgefässversorgung von Pankreasschwanz und Milz oft gemeinsame Verbindungen haben, nicht immer möglich. Außerdem wird in der Regel die Gallenblase entfernt, um späteren Komplikationen vorzubeugen.
Die Folgen nach der Operation sind abhängig von den entfernten Anteilen des Pankreas, in vielen Fällen treten keine Funktionsstörung durch Mangel an Verdauungsenzymen oder ein Diabetes mellitus auf. Musste die Milz entfernt werden, entstehen Veränderungen in der Infektabwehr und durch Erhöhung der Blutplättchenanzahl (Thrombozyten) kann es zu einer gesteigerten Thromboseneigung kommen.
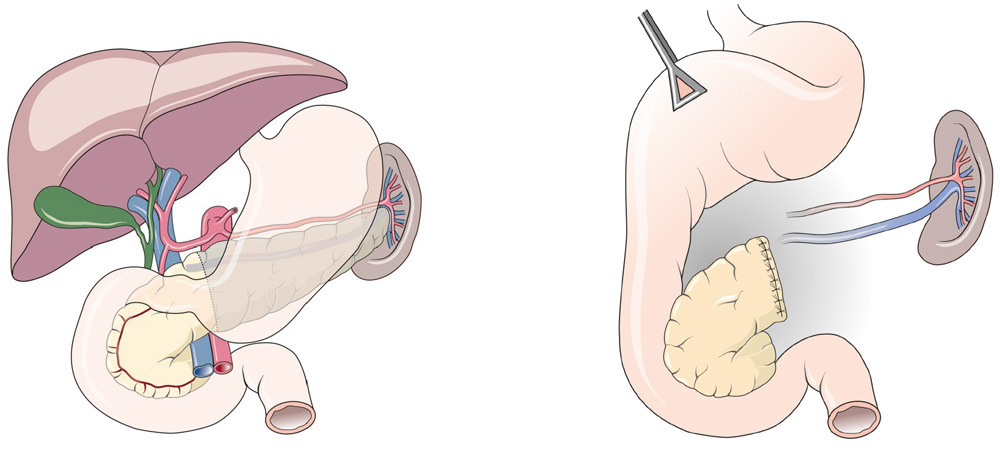
Hier wird der linksseitige Anteil der Bauchspeicheldrüse entfernt (die Milz wird bei bösartigen Tumoren ebenfalls entfernt). Eventuell wird eine Verbindung zu einer ausgeschalteten Dünndarmschlinge notwendig.
2.2 Duodenumerhaltende Pankreaskopfresektion
Ein Verfahren, das ganz vorwiegend der Behandlung der chronischen Pankreatitis dient. Der Vorteil dieser Methode ist es, das weniger Gewebe verloren geht und damit organschonender vorgegangen wird. Daraus resultieren auch geringere Spätfolgen bei gleich guten oder besseren Resultaten gegenüber der älteren Operationen.
Bei dieser Operation wird der Pankreaskopf aus dem Duodenum heraus-geschält. Dies ist technisch sehr anspruchsvoll. Der Gallengang muss geschont werden, damit der Abfluss der Gallenflüssigkeit in den Zwölffingerdarm nicht gestört wird. Das verbleibende Pankreas wird dann an eine ausgeschaltete Dünndarmschlinge angenäht. Dieser Operationsteil ist besonders diffizil, weil diese Verbindung zwischen dem Pankreas, seinem Gang und dem aufgenähten Dünndarm erheblichen Belastungen durch das aggressive Bauchspeichel-drüsensekret ausgesetzt ist. Die Gallenblase wird entfernt, um späteren Komplikationen des Gallenabflusses vorzubeugen. Der Magen und das Duodenum bleiben komplett erhalten. Der noch gebildete Bauchspeichel wird in den oberen Teil des Dünndarms zu der Nahrung und dem Gallesekret zugeleitet, damit die Verdauung normal funktionieren kann. Gelegentlich ist es notwendig, wenn sich der Gallengang nicht aus dem entzündeten Gewebe des Pankreaskopfes herauslösen lässt, auch den Gallengang an eine Dünndarm-schlinge anzunähen (so genannte biliodigestive Anastomose).
Die Folgen nach der Operation hängen von dem Ausmaß der verloren- gegangenen Bauchspeicheldrüsenfunktion ab. Durch das Verschwinden der Schmerzsymptomatik kann der Patient in der Regel wieder normal essen. Unter diesen postoperativen Bedingungen kann eine exakte Beurteilung der verbliebenen Stoffwechselfunktion erfolgen und daraus die notwendige Behandlung abgeleitet werden. (Enzymersatz, Diabetestherapie, Vitamingaben).
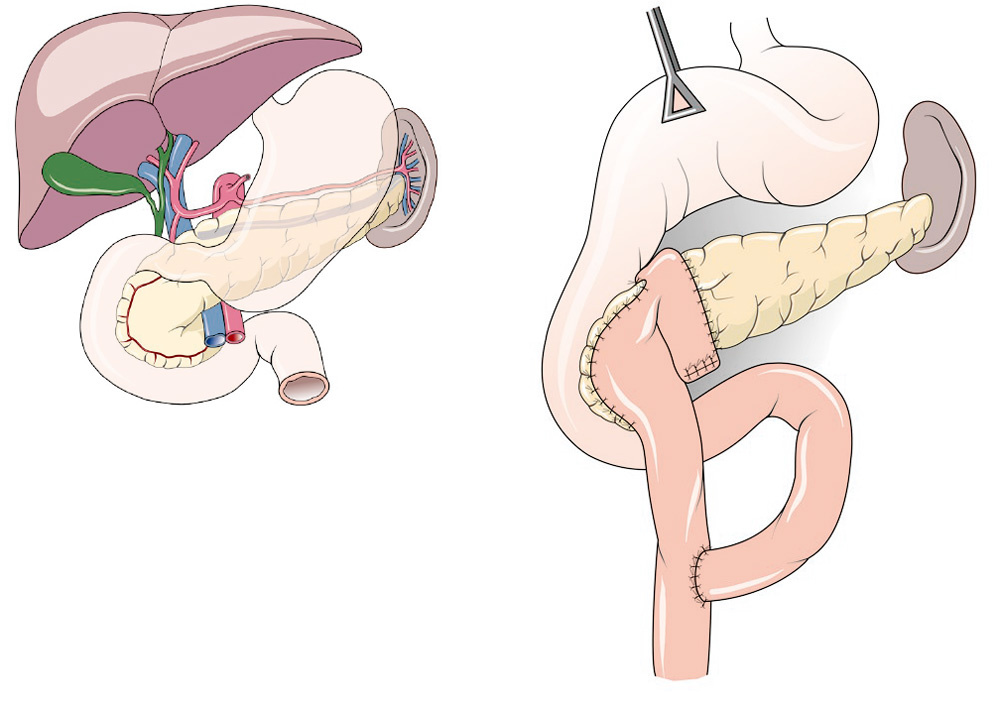
Eine Zwölffingerdarmerhaltende Operation kann helfen, den Gangaufstau und die fortwährende Entzündung aufzuhalten. Hier wird eine gesonderte Schlinge zum entfernten Gewebe des Pankreaskopfes hinaufgeführt und mit dem verbliebenen Pankreaskopfanteil und dem Rest der Bauchspeicheldrüse vernäht. Die Nahrung wird durch den Darm später in die Schlinge eingeleitet.
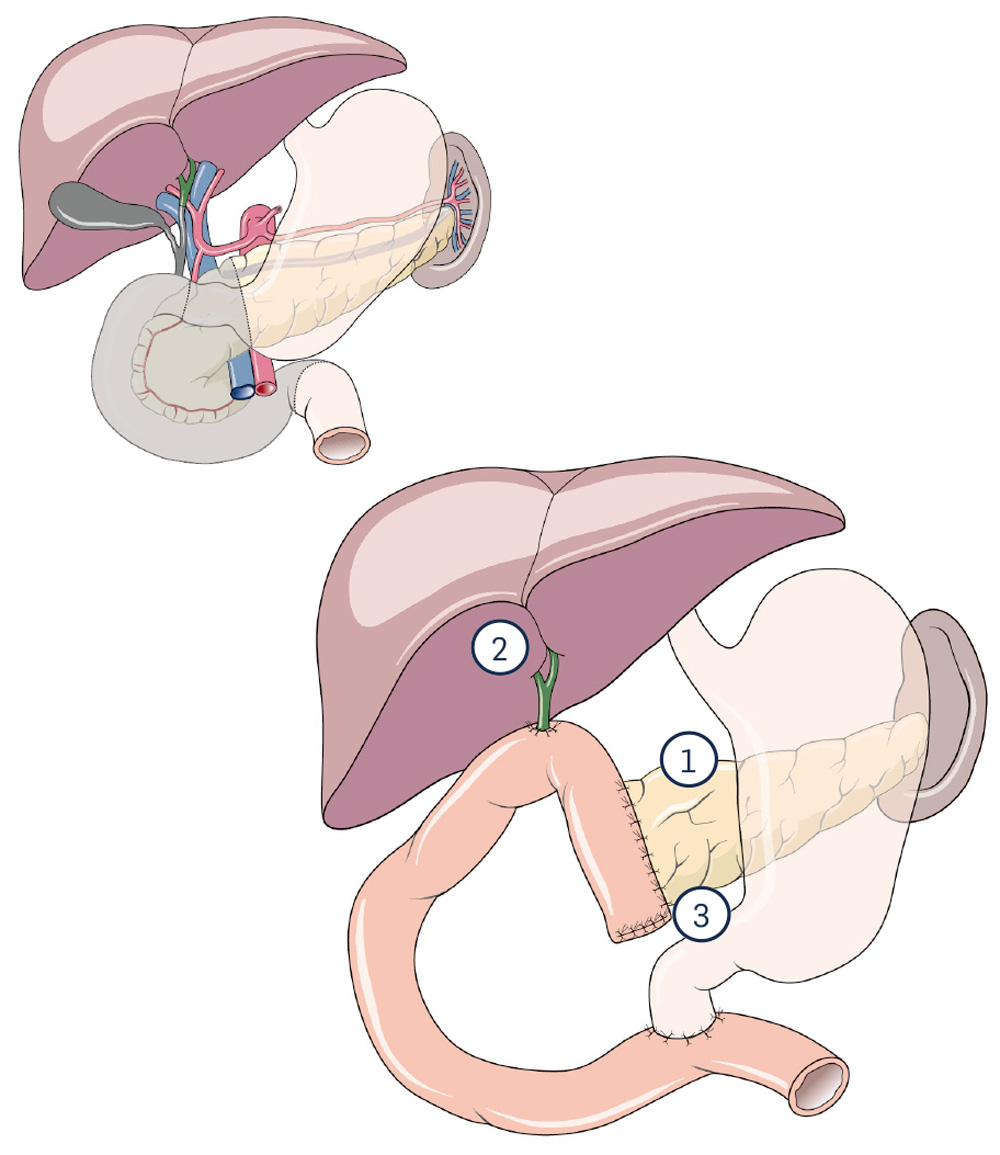
2.3 Pankreaskopfresektion nach Kausch / Whipple
Diese Operation wurde bereits zu Beginn des vergangenen Jahrhunderts ausgeführt. Aber erst durch die Verbesserung der Narkosebedingungen hat sie in der Mitte des vergangenen Jahrhunderts ihren Durchbruch als Standardbehandlung des Pankreaskopftumors gewinnen können. Diese Methode wird heute noch angewendet, allerdings gibt es eine große Zahl von Variationen. Beim klassischen "Whipple" werden 2/3 des Magens, das Duodenum, die Gallenblase und der Pankreaskopf entfernt. Hierdurch gelingt es, an die bei einer Tumorentfernung wichtigen Lymphabflusswege, die Lymphknoten, zu kommen. Diese müssen zur Sicherheit mitentfernt werden, um dann vom Pathologen untersucht werden zu können. In ihnen finden sich die ersten kleinen Metastasen des Pankreaskrebses. Die Schwierigkeit dieser Operation ist die Verbindung des verbleibenden Pankreas mit einer ausgeschalteten Dünndarmschlinge, weil an der Anastomose zwischen Darm, Pankreasgang und Pankreasgewebe das aggressive Bauchspeicheldrüsensekret die Nahtstelle angreift. Da das Duodenum entfernt wird, muss auch der Gallengang in eine ausgeschaltete Dünndarmschlinge eingenäht werden.
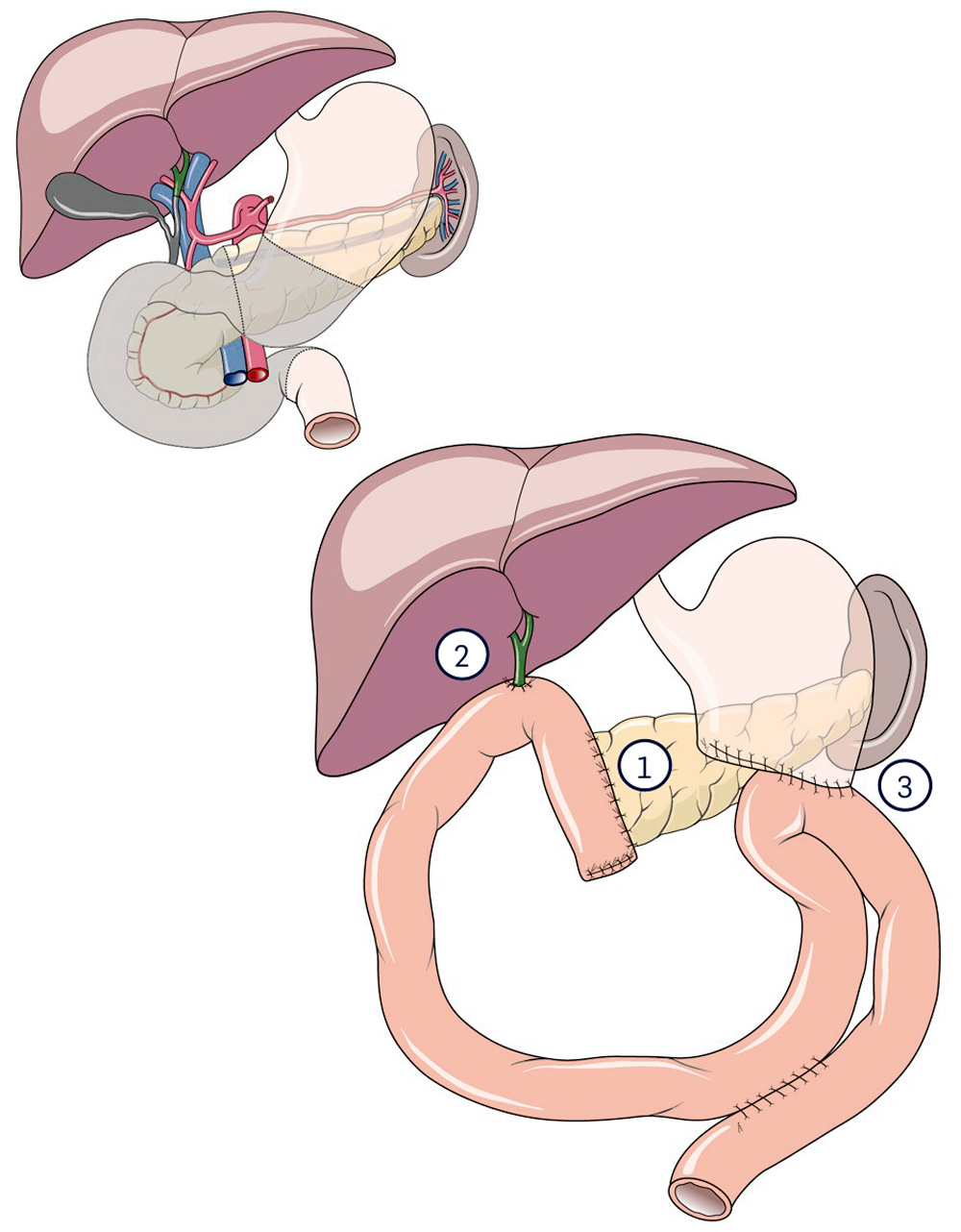
Wenn ein Teil des unteren Magens entfernt werden muss, wird die Operation "klassischer Whipple" genannt, obwohl der deutsche Professor Walter Kausch diese Operation Anfang des 20. Jahrhunderts in Berlin etablierte.
1 Pankreasanastomose
2 Gallengangsanastomose
3 Magenstumpfanastomose
Eine heute häufige Variation der Whipple-Operation ist es, den Magen zu bewahren, man spricht von einer pyloruserhaltenden Pankreaskopfresektion nach Traverso (Der Pylorus ist der Magenpförtner.)
Die Folgen dieser Operation können verschiedene Ursachen haben. Das Ausmaß der Pankreaskopfresektion bestimmt die Funktionsverluste der Bauchspeicheldrüse mit den nachfolgenden Störungen (Enzymmangel, Diabetes mellitus und Vitamin- resorptionsmangel). Ferner kann die Magenteilentfernung zu verschiedenen Komplikationen führen (Dumping-Syndrom, fehlendes Magenreservoir, Vitamin B 12 Mangel, bakterielle Fehlbesiedelung des Dünndarms etc.) Die Einengungen der Gallenwegsanastomose mit nachfolgender Behinderung des Gallenabflusses oder die genannte bakterielle Fehlbesiedelung des Dünndarms können zu aufsteigenden Gallenwegsentzündungen führen. Bei der Variation des Magenerhaltes kann an der neu angelegten Verbindung zwischen Magen und Darm eine Einengung der Anastomose zu einer Magenentleerungsstörung führen.
Im Gegensatz zum klassischen Whipple kann der Magen komplett erhalten werden (sog. Pylorus erhaltende Variante). Die Wiederherstellung vereinfacht sich durch den kompletten Erhalt des Magens.
1 Pankreasanastomose
2 Gallengangsanastomose
3 Anastomose des Zwölffingerdarmstumpfes
(Anastomose = Verbindung)
2.4 Pankreaskopferhaltende Duodenumresektion
Dieses relativ neue Verfahren erlaubt es, bei Tumoren der Papille, also des Ausführungsganges des Gallen- und Pankreassekretes, durch die alleinige Entfernung des Duodenums den Pankreaskopf zu schonen. Auf diese Weise werden zwar komplizierte Nahttechniken notwendig, weil der Bauchspeicheldrüsengang, der Gallengang und der Magen an den Dünndarm neu angeschlossen werden müssen, aber es gelingt, sehr organschonend zu operieren. Früher musste bei diesen Patienten die Whipple'sche Operation angewendet werden.
Folgen dieser Operation können nur durch Störungen an den Anastomosen entstehen. Da diese Technik aber noch relativ jung ist, liegen hier noch keine großen Langzeituntersuchungen vor.
2.5 Totale Pankreatektomie
Bei dieser Operation wird die gesamte Bauchspeicheldrüse entfernt. Begleitend werden die Milz, 2/3 des Magens, das Duodenum und die Gallenblase reseziert. Technisch ist dieses Verfahren durch den Wegfall der Anastomose mit dem Pankreas eher einfacher als der klassische Whipple auszuführen. Auch hier muss der verkleinerte Magen mit dem Dünndarm verbunden werden. Die nachfolgenden Probleme für den Patienten sind aber erheblich. Deshalb wird diese Operation nur als letztes Mittel angewandt, wenn keine Möglichkeit besteht, noch Pankreasgewebe zu erhalten. In jedem Fall muss eine neue Verbindung zwischen dem Gallengang und einer ausgeschalteten Dünndarmschlinge angelegt werden. Auch bei dieser Operation gibt es mittlerweile eine Vielzahl von Varianten, so wird versucht, den Magen oder die Milz oder beides zu bewahren.
Die Hauptprobleme dieser Operation ist die Stoffwechselführung dieser Patienten. Der Diabetes ist schwierig zu behandeln: Es fehlt neben dem Insulin dessen Gegenspieler, das Glukagon komplett. Das bedeutet, dass eine sehr große Gefahr für Hypoglykämien (Unterzuckerung) besteht. Durch die Magenoperation können die beim Whipple genannten Komplikationen ebenso eintreten, sie sind aber gravierender, weil der Diabetes eine regelmäßige Nahrungszufuhr verlangt, damit das gespritzte Insulin nicht zu Unterzuckerung führt. Resorptionsstörungen, und Vitaminmangel durch unsichere Resorption der Nahrung kommen hinzu. Die Milzentfernung bedeutet eine Minderung der Infektabwehr und häufig eine Vermehrung der Thrombozyten (Blutplättchen) und damit eine zusätzlich erhöhte Thrombosegefahr, ist diese doch bei Tumorpatienten sowieso erhöht.
2.6 Pankreassegmentresektion
Findet sich ein kleiner Tumor im Pankreaskorpus, kann man ihn gelegentlich organsparend entfernen. Das bedeutet, der Pankreaskopf mit dem Duodenum und der Pankreasschwanz mit der Milz können erhalten bleiben. Die Schwierigkeit dieser Operation ist wieder die Verbindung zwischen den verbleibenden Pankreasteilen und dem Darm. Entweder der Pankreaskopf wird an seinem Ende verschlossen, der Bauchspeichel läuft dann normal in das Duodenum ab, oder es wird hier eine Dünndarmschlinge auf den Pankreasgang und das Pankreasgewebe aufgenäht. Diese Schlinge muss dann auch das Sekret aus dem verbliebenen Pankreasschwanz ableiten. Die Folgen dieser Operation sind selten durch den Mangel an Pankreasenzym oder Insulin hervorgerufen. Eher können hier durch die schwierigen operativen Maßnahmen Probleme auftreten. Deshalb sollte dieses Verfahren nur in speziellen Zentren ausgeführt werden.
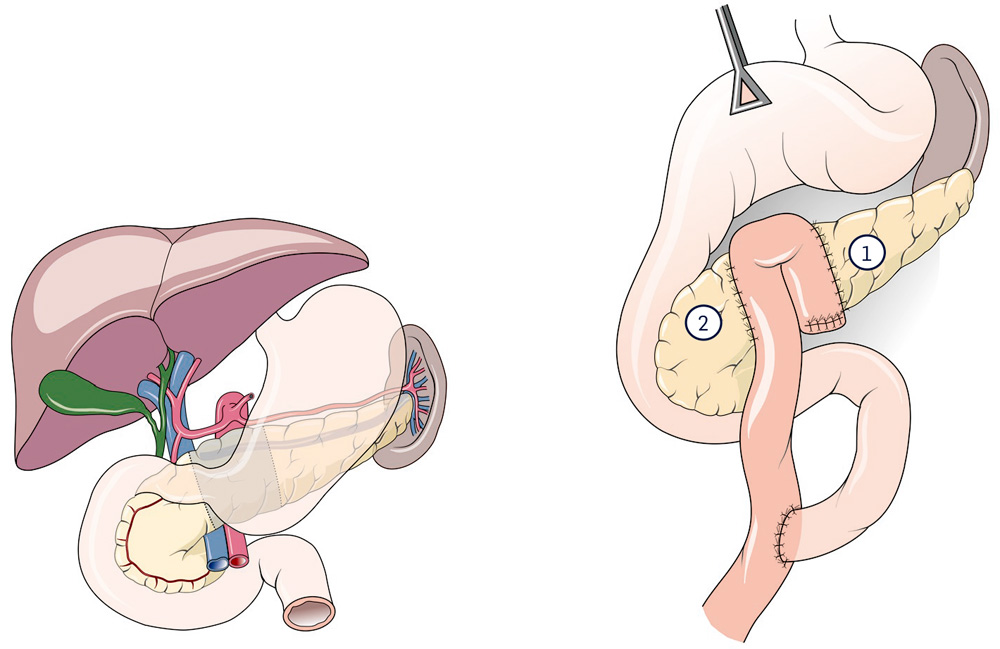
Bei gutartigen (seltenen) Tumoren im Bereich des Bauchspeicheldrüsenkörpers kann gelegentlich eine organerhaltende Operation (Segmententfernung) durchgeführt werden. Sie ist nach ihrem Erstbeschreiber (Prof. Andrew Warshaw) benannt. Das Verfahren wird selten durchgeführt.
Es werden neue Verbindungen zu dem Bauchspeicheldrüsenschwanz und dem Bauchspeichelsdrüsenkopf hergestellt.
1 Pankreasanastomose linksseitig
2 Pankreasanastomose kopfseitig
Nach oben
