Chronische Pankreatitis
Chronische Bauchspeicheldrüsenentzündung / Chronische Pankreatitis
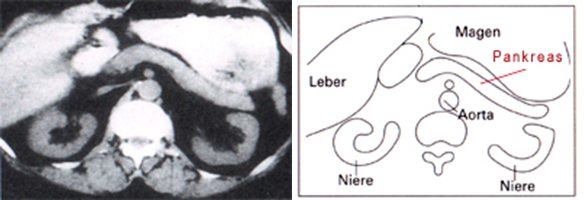
Normales Pankreas: links: Computer-Tomographie-Bild mit unauffälliger Darstellung der Oberbauchorgane; rechts: schematische Darstellung
Was ist die chronische Bauchspeicheldrüsenentzündung?
Unter chronischer Pankreatitis versteht man eine chronisch (über lange Zeit) andauernde Entzündung der Bauchspeicheldrüse. Durch anhaltende und wiederkehrende Entzündungsschübe der Bauchspeicheldrüse kommt es zur langsamen Zerstörung der funktionstüchtigen Zellen in der Drüse. Diese werden durch narbenartiges Gewebe ersetzt. Die Folge ist, dass das Pankreas seine normale Funktion nicht mehr ausreichend wahrnehmen kann:
1. die Produktion von Verdauungsenzymen, die verantwortlich sind, damit die Nahrung in kleinere Einheiten zerlegt, und so aus dem Darm in den Körper aufgenommen werden kann, versiegt. Es entstehen Durchfälle (häufig übelriechend), Gewichtsverlust und Vitaminmangelzustände.
2. die Inselzellen der Bauchspeicheldrüse, werden ebenfalls zerstört. Dadurch wird weniger oder kein Insulin mehr produziert, der Glukosestoffwechsel ist gestört, Diabetes mellitus bildet sich aus.
Ein Hauptsymptom der chronischen Pankreatitis sind starke Oberbauch-schmerzen, die oft gürtelförmig sind und in den Rücken ausstrahlen können. Wahrscheinlich haben sie ihren Ursprung in Veränderungen des Nerven-gewebes in der Bauchspeicheldrüse und in einer Abflussbehinderung aus den Bauchspeicheldrüsengängen. Dabei entsteht ein immer höher werdender Druck in dem Organ. Auch durch Behinderung der Nahrungspassage im Magen und Darm oder massive Blähungen können Schmerzen auftreten. Diese Schmerzen können häufig auch durch stärkste Schmerzmittel nicht mehr beseitigt werden.
Hauptgang des Pankreas. ERCP-Bilder, die verschiedene Schweregrade der chronischen Pankreatitis zeigen - von oben nach unten in zunehmenden Schweregrad.
Was sind die Ursachen der chronischen Pankreatitis?
In den westlichen Ländern ist der Alkoholgenuss die häufigste Ursache (80%) der chronischen Pankreatitis. Aber nicht in jedem Fall muss es sich hierfür um anhaltend zu viel Alkoholgenuss handeln. Vielmehr gibt es unterschiedliche "Toleranzgrenzen" für Alkohol, so dass bei manchen Menschen auch eine relativ geringe Menge an Alkohol genügt, um die Krankheit auszulösen.
Neben dieser häufigsten gibt es weitere wichtige Ursachen für die chronische Pankreatitis: chronische Gallensteinleiden, Gendefekte, besondere Anlagen der Bauchspeicheldrüsengänge (Pankreas divisum), Medikamente und Stoffwechselstörungen. Manchmal findet man auch keine Ursache.
Was sind die häufigsten Krankheitszeichen der chronischen Bauchspeicheldrüsenentzündung?
- Schmerzen
- Blähung, Völlegefühl
- Durchfall;
- Gewichtsverlust;
- Diabetes mellitus (Zuckerkrankheit)
Bildliche Darstellungen der chronischen Pankreatitis
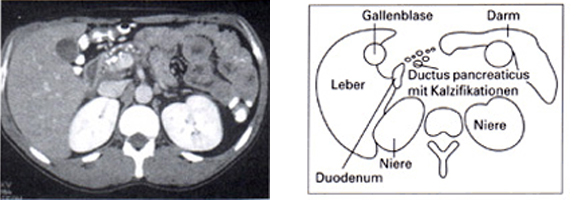
Oben: Das Bild der Computertomographie bzw. die Skizze zeigen einen deutlich erweiterten Pankreasgang im Körper der Bauchspeicheldrüse, mit Verkalkungen
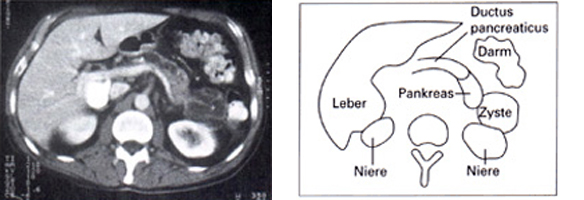
Oben: Das Bilder der Computertomographie bzw. die Skizze hier zeigen das Pankreas mit einer zystischen Raumforderung im Pankreasschwanz.
Behandlung der chronischen Bauchspeicheldrüsenentzündung
Die Therapie richtet sich vor allem nach den Beschwerden des Patienten. Oft ist das Hauptproblem der Patienten der kaum ertragbare Oberbauchschmerz. Als erstes sollte jeder Alkoholgenuss gestoppt werden. Zweitens wird man versuchen durch Einnahme von Pankreasenzympräparaten die Sekretion der Drüse zu reduzieren und diese damit ruhig zu stellen und gleichzeitig eine ausreichende Verdauungsleistung wiederherzustellen.
Führen diese beiden Maßnahmen nicht zur erwünschten Schmerzlinderung werden Schmerzmittel zum Einsatz kommen. Kann damit keine genügende Schmerzlinderung erreicht werden, muss eine Operation erwogen werden.
Zeigt sich durch Fettauflagerungen auf dem Stuhl und/oder Durchfälle, dass die Bauchspeicheldrüse nicht mehr genug Verdauungsenzyme produziert, müssen diese durch regelmäßige Einnahme von entsprechenden Medikamenten (z.B. Kreon) ersetzt werden. Das lässt sich auch durch Bestimmung eines in der Bauchspeicheldrüse gebildeten Enzyms, der Elastase, im Stuhl bestätigen. Je nach dem Fettgehalt der Mahlzeit müssen mehr oder weniger Kapseln, die die entsprechenden Enzyme enthalten, mit dem Essen eingenommen werden. Oft muss, damit die Enzyme ihre Wirkung entfalten können, die Säureproduktion im Magen durch sogenannte Säureblocker gehemmt werden.
Schließlich ist auf eine genügende Aufnahme von fettlöslichen Vitaminen (A, D, E, K) zu achten. In schweren Fällen müssen diese durch Spritzen in die Muskulatur gegeben werden. Diese Notwendigkeit lässt sich durch Vitaminspiegelmessungen im Blut untersuchen.
Wenn die Glukose im Blut ansteigen sollte, ist dies ein Zeichen dafür, dass zu wenig Insulin in der Bauchspeicheldrüse produziert wird. Selten kann durch eine Diät erreicht werden, dass sich der Blutzuckerspiegel normalisiert. In der Regel braucht der Patient eine Einstellung des Blutzuckers durch regelmäßige Verabreichung von Insulin.
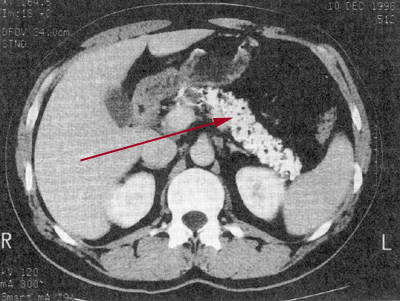
Oben: Verkalkung (Pfeil) bei chronischer Pankreatitis.
Wann ist eine Operation notwendig?
Bei jedem zweiten Patient mit chronischer Pankreatitis wird im Verlauf der Erkrankung eine Operation notwendig. Diese muss sehr sorgfältig ausgeführt werden und sollte daher in spezialisierten Kliniken erfolgen. Es gibt mehrere Gründe, warum operiert werden muss:
1. Die Schmerzen können auch mit Schmerzmitteln nicht unter Kontrolle gebracht werden.
2. Durch die chronisch-entzündlichen Veränderungen der Drüse, kommt es zu Auswirkungen auf die umliegenden Organe, wie Einengung oder Verschluss des Zwölffingerdarms, des Gallengangs, des Bauchspeicheldrüsenhauptgangs und der hinter der Bauchspeicheldrüse liegenden Gefäße.
3. Unklarheit, ob sich hinter den Veränderungen ein Tumor verbirgt.
Manchmal kann es auch zur Ausbildung von sogenannten "Pseudozysten" (flüssigkeitsgefüllter Hohlraum, der durch die Entzündung entsteht) kommen. Das mit Pankreassekret gefüllte Gebilde liegt in oder am Pankreas.
Oft verschwinden Pankreaspseudozysten von selbst wieder ohne jede Behandlung. Allerdings werden sie gelegentlich immer größer und führen so zu lokalen Problemen. Die beste Therapie ist dann die chirurgische Beseitigung oder die Drainage. (Mehr dazu finden Sie auf der Seite "Akute Pankreatitis).
Der beste Operationszeitpunkt muss mit einem erfahrenen Bauchspeicheldrüsenchirurgen diskutiert werden. Durch eine frühzeitige operative Entfernung des Entzündungsherdes kann eine Erhaltung der Bauchspeicheldrüsenfunktionen (Verdauung, Blutzuckerkontrolle) angestrebt werden
Was geschieht während der Operation?
Operationen an der Bauchspeichedrüse bei chronischer Pankreatitis können in "drainierende" und in "resezierende" Operationen unterteilt werden. Welches Verfahren verwendet wird, hängt von den Veränderungen an der Bauchspeicheldrüse ab. Bei den drainierenden Operationen wird der Bauchspeicheldrüsenhauptgang auf seiner ganzen Länge eröffnet und mit dem Dünndarm verbunden, so dass das Pankreassekret direkt in den Darm abfließen kann. Beim Vorliegen einer Pseudozyste wird diese eröffnet, dann wird ein Stück Dünndarm auf diese Öffnung genäht, damit die gestaute Flüssigkeit abfließen kann.
Oft ist die Bauchspeicheldrüse schon so entzündlich verändert, dass diese Verfahren nur kurzzeitig die Situation verbessern. Wenn erneut Schmerzen auftreten, ist eine Entfernung (Resektion) des geschädigten Anteils der Bauchspeicheldrüse meist die Therapie der Wahl. Da die Entzündung fast immer im Pankreaskopf am ausgeprägtesten ist, wird dieser dann entfernt.
Heute wird versucht diese Operationen so schonend wie möglich durchzuführen. Das heißt, dass nur das am stärksten geschädigte Bauchspeicheldrüsengewebe reseziert wird. Die umliegenden Organe, wie der Zwölffingerdarm (Duodenum), die Gallenwege und der Magen werden geschont und nicht entfernt.
In besonderen Fällen kann es nötig sein auch diese Organe zu beseitigen. Sollte der Entzündungsherd vor allem im Bauchspeicheldrüsenschwanz lokalisiert sein, wird dieser, möglichst unter Schonung der nahe liegenden Milz, entfernt. Nach Resektion des kranken Bauchspeicheldrüsengewebes wird ein Stück Dünndarm so auf den Rest der Drüse genäht, dass die Verdauungssäfte ungehindert abfließen können.
Diese Operationen an der Bauchspeicheldrüsen sind sehr anspruchsvoll und technisch schwierig. Sie sollten nur an spezialisierten großen Zentren von entsprechend geschulten Chirurgen durchgeführt werden.
Ein Teil meiner Bauchspeicheldrüse wurde entfernt - wie weiter?
Bei Patienten, bei denen ein Teil oder sogar die ganze Bauchspeicheldrüse entfernt werden musste, kann es je nach Ausmaß der Entfernung zu einer Funktionseinschränkung der Bauchspeicheldrüsenfunktion kommen. Dabei stehen folgende zwei Probleme im Vordergrund:
- zu wenig Pankreasenzyme (führt zu Verdauungsproblemen)
- zu wenig Insulin (führt zu hohem Blutzucker)
Diese Mangelzustände können mit entsprechenden Medikamenten ausgeglichen werden.
Pankreasenzymsubstitution
Heute sind Präparate auf dem Markt, die die eigenen Enzyme des Pankreas ersetzen (z.B. Kreon). Diese Enzympräparate müssen zu allen Hauptmahl-zeiten und auch bei Zwischenmahlzeiten ("Snacks") eingenommen werden. Die nötige Dosierung ist von Patient zu Patient unterschiedlich und richtet sich nach der Nahrungszusammensetzung und nach dem Beschwerdebild des Patienten. Entscheidend ist, dass unter dieser Therapie ein Völlegefühl und die Durchfälle mit Fettauflagerungen verschwinden. Typischerweise müssen zu den Haupt-mahlzeiten mehr Kapseln eingenommen werden als zu den Zwischenmahl-zeiten. Wichtig ist, dass die Pankreasenzyme mit der Nahrung in Kontakt kommen, damit sie ihre Wirkung erfüllen können. So werden pro Tag zwischen 6-12 Kapseln benötigt. Allerdings kann die Anzahl auch bedeutend höher oder niedriger sein, je nach noch vorhandener Restfunktion der Bauchspeicheldrüse und dem Präparat, das in sehr unterschiedlichen Enzyminhalten angeboten wird.
Diese Präparate sind meistens sehr gut verträglich und haben praktisch keine Nebenwirkungen. Ganz selten kann es zu einer allergischen Reaktion kommen.
Insulinsubstitution
Sollten sich nach der Bauchspeicheldrüsenkrankheit oder der Operation hohe Blutzuckerwerte zeigen, ist es notwendig, eine entsprechende Blutzuckertherapie durchzuführen. Anfänglich, und bei nicht stark erhöhten Blutzuckerwerten, kann dies mit Hilfe von angepasster Nahrungsaufnahme und Tabletten erfolgen, die den Glukosespiegel beeinflussen. Allerdings wird durch den Wegfall der insulinproduzierenden Zellen im Pankreas meistens eine Insulinbehandlung notwendig. Für die Insulinbehandlung stehen heute die verschiedensten Insulintypen zur Verfügung, die es erlauben, die Therapie sehr individuell zu gestalten. Es kann speziell auf Ernährungsgewohnheiten geachtet werden. Ziel einer jeden Therapie ist dabei das persönliche Wohlbefinden und eine gute Einstellung des Blutzuckerwertes. Damit können schwere Folgeschäden in der nahen und fernen Zukunft vermieden werden. Besonders in der Anfangsphase ist eine engmaschige Betreuung durch den Hausarzt oder Spezialisten erforderlich.
Meine Milz wurde entfernt - wie geht es weiter?
Es ist möglich, dass im Rahmen einer Bauchspeicheldrüsenoperation die Milz mitentfernt werden musste.
Man kann ohne Milz leben. Die Milz spielt eine Rolle in der Immunabwehr des Menschen. Ohne Milz ist man empfindlicher für bakterielle und andere Infektionen. Bestimmte bakterielle Erkrankungen können bei diesen Menschen zu lebensgefährlichen Erkrankungen werden. Um die Patienten davor zu schützen, sollte man nach der Operation eine entsprechende Impfung erhalten. Hier sind besonders die Pneumokokken-Infektion und die Schutzimpfung vor dieser Erkrankung zu nennen. Nach etwa 3 bis 5 Jahren müssen nach den heutigen Richtlinien diese Impfungen wiederholt werden. Jeder Patient sollte beim Auftreten einer Infektion und Fieber den Hausarzt aufsuchen und diesen auf die Tatsache aufmerksam machen, dass er keine Milz mehr hat. Dieser wird dann entscheiden, ob eine antibiotische Therapie notwendig ist.
Nach Milzentfernung kann es zu einem Anstieg der Blutplättchen (Thrombozyten) kommen. Es ist sinnvoll, diese regelmäßig zu kontrollieren. Bei zu hohen Blutplättchenzahlen im Blut kommt es zu einer Thromboseneignung. Bei einem entsprechenden Wert, wird Ihnen Ihr Arzt vorübergehend Medikamente verordnen, um die Thrombosegefahr zu verringern.
Nach oben
